Каждая из 100 триллионов клеток в организме человека (за исключением красных кровяных клеток) содержит весь человеческий геном. Хромосомы – это струноподобные элементы внутри ядра (в центре) каждой клетки вашего тела. Они содержат генетическую информацию, ДНК. Ген занимает определенное место на хромосоме. В норме, есть 23 идентичных пары хромосом (2 метра ДНК) в каждой клетке, в общей сложности 46 хромосом. Каждый партнер во время оплодотворения обычно предоставляет 23 хромосомы. Если яйцеклетка или сперматозоид имеют аномальную упаковку хромосом, эмбрион, который они создают, также будет иметь хромосомные аномалии. Иногда это связано с перестройкой хромосом, или недостатком части хромосомы. В некоторых случаях есть отсутствующие хромосомы, или дополнительная хромосома (анеуплоидии), ведущие к наследственным заболеваниям. Любой эмбрион, в котором отсутствует хромосома (моносомия) перестанет расти до имплантации (фатальная аномалия). Если анеуплоидии включают хромосомы 13, 18, 21, Х или Y, беременность может дойти до родов. Наиболее распространенной из этих несмертельных аномалий является трисомия 21, или синдром Дауна, при которой присутствует дополнительная 21-я хромосома. Другие включают синдром Тернера у женщин и синдром Клайнфельтера у мужчин.
История преимплантационной генетической диагностики (ПГД)
Первые живорождения после ПГД были зарегистрированы в Лондоне в 1989 году. Две двойни девочек-близнецов родились от пяти пар с риском передачи связанного с Х-хромосомой заболевания. В настоящее время с помощью методов генетического анализа или ПГД могут быть обнаружены около 90% аномальных эмбрионов. Не все хромосомные или генетические заболевания могут быть определены этими процедурами, так как в ходе одной процедуры может быть диагностировано только ограниченное число хромосом. Многочисленные исследования на животных и некоторые исследования на человеке показывают, что микрохирургия эмбриона (биопсия), необходимая для удаления клеток, не влияет на нормальное развитие ребенка. Эта процедура, однако, была выполнена относительно небольшому числу пациентов во всем мире, поэтому точные негативные последствия, если таковые имеются, неизвестны. Несмотря на то, что после генетического анализа для выявления анеуплоидии всем мире на сегодняшний день было рождено уже много детей, эта процедура все еще относительно нова. В исследованиях на животных не было обнаружено никаких очевидных проблем и предварительные данные с эмбрионами человека позволяют предположить справедливость этого вывода. В исследовании, проведенном в Университетском колледже Лондона, исследователи недавно рассмотрели 12 преимплантационных эмбрионов с новой техникой, которая сочетает в себе амплификацию всего генома (WGA) и сравнительную гибридизацию генома (CGH). В результате в 8 из 12 изученных эмбрионов были обнаружены значительные хромосомные аномалии. Это может объяснить, почему люди имеют в лучшем случае 25% шансов на достижение жизнеспособной беременности в месяц при естественном зачатии.
Как передаются по наследству генетические заболевания
В диаграммах ниже, D или d представляет дефектный ген, а N или n представляет нормальный ген. Мутации не всегда приводят к болезни.
Доминантные заболевания:
Один из родителей имеет один дефектный ген, который доминирует над своей нормальной парой. Так как потомки наследуют половину своего генетического материала от каждого из родителей, есть 50% риск наследования дефектного гена, и, следовательно, заболевания.
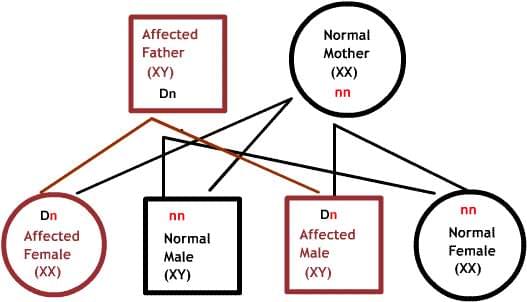
Рецессивные заболевания:
Оба родителя являются носителями одного дефектного гена, но при этом имеют нормальную пару гена. Для наследования заболевания необходимы две дефектных копии гена. Каждый потомок имеет 50% шанс быть носителем, и 25% шанс унаследовать заболевание.
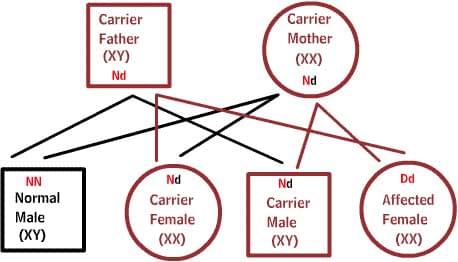
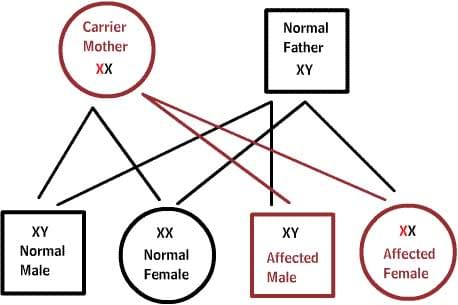
X-сцепленные заболевания:
Нормальные женщины имеют XX хромосомы, а нормальные мужчины XY. Женщины, которые имеют нормальный ген на одной из Х-хромосом, защищены от дефектного гена на их другой Х-хромосоме. Однако, у мужчины отсутствует такая защита в связи с наличием только одной Х-хромосомы. Каждый мужской потомок от матери, которая несет в себе дефект, имеет 50% шанс унаследовать дефектный ген и заболевание. Каждый женский потомок имеет 50% шанс быть носителем, как и ее мать. (на рисунке ниже X представляет нормальный ген а X представляет дефектный ген)
Возможные преимущества генетического анализа
Преимплантационная генетическая диагностика позволяет отобрать и перенести не измененные (хромосомно нормальные) эмбрионы, которые могут привести к большей частоте имплантации на эмбрион, сокращению потерь беременности и рождению большего числа здоровых детей. Генетическая диагностика предлагает парам альтернативу мучительному выбору по поводу того, чтобы прервать пострадавшую беременность после пренатальной диагностики, производимой путем амниоцентеза или биопсии ворсин хориона (CVS) на более поздних стадиях беременности. Почти все генетически связанные заболевания, которые могут быть диагностированы в перинатальном периоде либо амниоцентезом или CVS, могут быть обнаружены и ПГД. Процедура должна уменьшить психологическую травму для пар, которые несут повышенный риск генетических заболеваний для потомства.
Преимущества преимплантационной генетической диагностики (ПГД) могут включать в себя:
- Была выдвинута гипотеза, что негативный отбор анеуплоидных эмбрионов позволит улучшить частоту имплантации, из-за корреляции между старшим возрастом матери и хромосомно аномальными эмбрионами. Хромосомно нормальные эмбрионы имеют в перспективе более высокие шансы на развитие. При переносе только хромосомно нормальных эмбрионов в матку, ваши шансы на невынашивание могут уменьшиться, а ваши шансы забеременеть могут увеличиться. Двадцать один процент спонтанных абортов обусловлены численными хромосомными нарушениями, и основным фактором риска является возраст матери. Трисомии увеличиваются с 2% у женщин 25 лет до 19% у женщин старше 40 лет. По данным ASRM-SART, 52% циклов ЭКО в США осуществляется для женщин 35 лет и старше, что показывает, что популяция ЭКО может получить большую пользу от скрининга хромосомных анеуплоидий. Важно отметить, что вероятность наступления беременности и родов здоровым ребенком, однако, снижается у пациентов старше 34 лет (как правило, менее 50%) из-за проблем, связанных с процедурой ЭКО.
- ПГД в состоянии идентифицировать большинство хромосомных аномалий с риском развития до родов. В настоящее время применяется ПГД хромосомных аномалии для X, Y, 13, 14, 15, 16, 18, 21 и 22 хромосом. Это составляет 70% анеуплоидий, обнаруживаемых при спонтанных абортах.
- Вполне возможно, что некоторая информация о ваших собственных яйцеклетках и эмбрионах может быть полезной для вас в случае дальнейших попыток ЭКО, или поможет объяснить прошлые неудачи при естественном зачатии или ЭКО.
- Будущие пациенты могут извлечь выгоду из информации, полученной от ПГД о связи между хромосомами, неразвивающимися или неимплантирующимися эмбрионами.
Возможные риски генетического анализа
- В лучшем случае, с помощью методов ПГД могут быть обнаружены около 90% от аномальных эмбрионов.
- Относительно большое число яйцеклеток или эмбрионов могут быть признаны ненормальными и поэтому для переноса останется только несколько эмбрионов. В некоторых случаях (11%), может не быть нормальных яйцеклеток или эмбрионов. В этих случаях перенос эмбриона не рекомендуется. Хотя это и разочаровывающий результат, вполне вероятно, что цикл ЭКО без ПГД не привел бы к беременности или привел бы к аномалиям у плода.
- Клетки, которые будут удалены, изучаются с помощью специализированных новых методов. Такие процедуры иногда не могут быть проведены из-за технических сложностей.
- Не все хромосомные или генетические отклонения могут быть определены пир помощи данных методов, так как в ходе одной процедуры может быть диагностировано только ограниченное число хромосом.
- Вполне возможно, что нормальный эмбрион может быть неправильно определен как ненормальный, и не перенесен, или что аномальный эмбрион неправильно определен как нормальный и будет перенесен в матку. (ПГД в настоящее время не является заменой для пренатальной диагностики. Рекомендуется проведение пренатальной диагностики для подтвердения диагноза).
- При удалении клеток может случайно произойти повреждение эмбриона (0,1%).
- Неявные технические обстоятельства в лаборатории могут привести к неудаче процесса тестирования, что приводит к отсутствию результатов. Неудача процесса тестирования не оказывает никакого влияния на ваш эмбрион. В этом случае, эмбрионы для переноса будут отобраны на основе существующих критериев.
- Анализ одной клетки имеет свои ограничения. Иногда, хромосомные аномалии находятся в одной клетке, но не в других клетках того же эмбриона, или наоборот, что выражается мозаицизмом. Это может привести к переносу аномального эмбриона, или к отказу от нормального эмбриона.
- ПГД для определения транслокаций может определить наличие или отсутствие определенных хромосомных нарушений, но не может ни определить генетическое заболевание, ни предсказать генетические уродства.
- Даже после успешной процедуры ПГД беременность может не наступить.
Кандидаты для биопсии эмбриона и ПГД
Кандидаты для биопсии эмбриона и ПГД включают в себя:
- Женщины старше 34 лет: женщины рождаются со всеми яйцеклетками, которые они будут когда-нибудь иметь, и по мере старения женщины ее яйцеклетки подвергаются также воздействию этого процесса старения. Таким образом, вероятность зачатия хромосомно аномального потомство с возрастом увеличивается. В целом риск анеуплоидии увеличивается с 1 на 385 в возрасте 30 лет, до 1 на 179 в возрасте 35 лет, до 1 на 63 в возрасте 40 лет, и в возрасте до 45 лет возможность рождения больного ребенка составляет 1 к 19. В результате использования ПГД при ЭКО стало известно, что в действительности больее чем 20% эмбрионов у женщин в возрасте от 35 до 39 анеуплоидны, и страдают почти 40% эмбрионов у женщин старше 40 лет. Большинство из этих эмбрионов в случае переноса в матку либо не имплантируются или приводят к невынашиванию. Это считается основной причиной низкой частоты наступления беременности и родов женщин в возрасте 40 лет и старше. До внедрения ПГД, для увеличения шансов на зачатие в матку переносилось большее число эмбрионов. По-прежнему настоятельно рекомендуется проведение пренатальной диагностики после цикла ЭКО, поскольку это подтверждает прогноз нормального потомства. Возможно также, что аномальные эмбрионы могут быть ошибочно определены как нормальные и перенесены в матку.
- Женщины с рецидивирующей потерей беременности (привычным невынашиванием): мужчина или женщина пары может иметь ненормальную упаковку хромосом, что может вызвать фатальные аномалии в некоторых беременностях, но не в других.
- Пары с транслокациями: транслокации – это изменения в конфигурации хромосом, при которых хромосомы прикрепляются друг к другу (робертсоновские) или участки разных хромосомах меняются местами (взаимные или реципрокные). Примерно 1 из 900 человек имеет робертсоновские транслокации с участием хромосом 13, 14, 15, 21, 22. Примерно 1 из 625 человек имеет взаимные транслокации. Для выявления наличия транслокаций может быть проведено кариотипирование обоих партнеров. Пары с транслокациями могут иметь периодические потери беременности, или потомство с психическими или физическими проблемами. При сбалансированной транслокации, когда нет дополнительного или отсутствия хромосомного материала, и разрыв в хромосоме не нарушает функции генов, человек не страдает. Носители сбалансированных транслокаций могут быть затронуты сложными врожденными пороками развития, которые могут или не могут быть связаны с наследственным заболеванием. При несбалансированной транслокации, при которой существует или отсутствует дополнительный материал хромосом, отдельные личности, как правило, не будут затронуты, хотя у некоторых будет наблюдаться снижение фертильности. Однако существует риск того, что яйцеклетки или сперматозоиды от такого человека могут иметь несбалансированные транслокации, в результате чего эмбрион будет несбалансированным. Это может привести к неудаче имплантации, повторному невынашиванию, или потомству с психическими или физическими проблемами.
- Пары с аутосомно-доминантными заболеваниями, при которых будут затронуты 50% эмбрионов. Пары, которые имеют данные нарушения в семейном анамнезе, или являются носителями, или страдают от наследуемых заболеваний.
Пары с повторными неудачами ЭКО.
- Пары с историей бесплодия могут быть в состоянии определить этиологию, и, следовательно, выбрать соответствующее лечение.
- Парам из группы риска для наследования потомством болезни с угрозой для жизни, болезни с поздним началом (болезнь Хантингтона), предпочтительно планировать, выбрать соответствующие методы лечения, или ускорить процесс диагностики (например, ранней диагностики рака молочной железы)
- Пары, желающие потомство для производства HLA-совпадающих стволовых клеток, для страдающего ребенка со смертельным заболеванием.
Используемые методы
Для анализа на наличие генетических дефектов эмбриона, из него необходимо удалить либо первое полярное тельце из неоплодотворенной яйцеклетки и/или 1 или 2 клетки от каждого эмбриона. Это называется биопсией яйцеклетки или эмбриона и обычно делается перед тем, как происходит оплодотворение, или через 3 дня после оплодотворения. Биопсия на 6-10 клеточной стадии не оказывает отрицательного влияния на преимплантационное развитие. На этом этапе каждая клетка имеет полный набор хромосом. Обычно из эмбриона удаляется только одна клетка, так как ожидается, что будут одинаковыми со всеми другими клетками в эмбрионе. Иногда необходимо удалить вторую клетку из эмбриона, например, если сигнал в первой не обнаружен. Для диагноза предрасположенности с помощью первого и второго полярных телец, как показателей генетического статуса яйцеклетки, используется анализ методом FISH. Недостатком анализа полярных телец заключается в том, что он не принимает во внимание отцовские анеуплоидии.
Анализ биопсированной клетки использует один из двух методов:
- Флуоресцентная гибридизация in situ (FISH): биопсированная клетка фиксируется на предметном стекле, нагревается и охлаждается, и ее ДНК "помечается" цветными флуоресцентными красителями, называемыми зондами (маленькие кусочки ДНК, которые соответствуют исследуемым хромосомам), по одному для каждой определяемой хромосомы. В настоящее время может быть идентифицировано 8 из 23 хромосом. После завершения эмбриолог учитывает цвета под мощным микроскопом и в состоянии, в большинстве случаев, отличить нормальные от аномальных клеток. Этот процесс занимает около суток. Нормальные эмбрионы будут либо перенесены в матку на 4-й день после поиска яйцеклеток, или подвергнутся продленному культивированию и будут перенесены на 5-й день, как бластоцисты. Клетки, использовавшиеся для ПГД, больше не жизнеспособны, и не будут возвращены в эмбрион, но могут быть сохранены для будущих исследований.
- Полимеразная цепная реакция (ПЦР): методика, которая увеличивает количество копий специфичных регионов ДНК, чтобы произвести достаточное для анализа количество ДНК. ДНК является двухцепочечной (за исключением некоторых вирусов), и две цепи соединяются очень специфическим образом. "Последовательность кирпичиков" генов представляет собой определенный порядок появления 4-х различных дезоксирибонуклеотидов в сегменте ДНК. Эти 4 компонента: аденин (А), тимидин (T), цитозин (C), и гуанин (G). Последовательность этого 4-буквенного алфавита генерирует состав гена. При этой методике ДНК нагревают (денатурируют), чтобы разделить 2 нити. Далее добавляются праймеры и ДНК охлаждается, с тем чтобы опять образовались двойные нити. Затем в циклы добавляют ферменты, которые могут "прочитать" последовательность гена, что приводит к умножению ДНК. ПЦР используется для диагностики ген-специфических заболеваний, так же как и для выявления болезнетворных вирусов и/или бактерий, или в криминалистике в связи с подозрением в совершении преступления.
Вся информация носит ознакомительный характер. Если у вас возникли проблемы со здоровьем, то необходима консультация специалиста.